当前实体瘤免疫治疗仍面临三大核心痛点:CAR-T 疗法靶向单一易耐药、NK 细胞缺乏精准识别能力、传统免疫细胞难以穿透肿瘤微环境。超级靶向免疫细胞 PM-NKT 复合细胞技术,创新性融合 “CAR 精准靶向” 与 “多细胞协同抗癌” 双重机制,以 “复合细胞军团 + 嵌合抗原受体” 的组合模式,成为破解实体瘤 “识别难、穿透难、杀伤难” 的新一代解决方案,尤其为胰腺癌、三阴性乳腺癌等难治性癌种带来突破性希望。
五大技术革新重塑抗癌格局
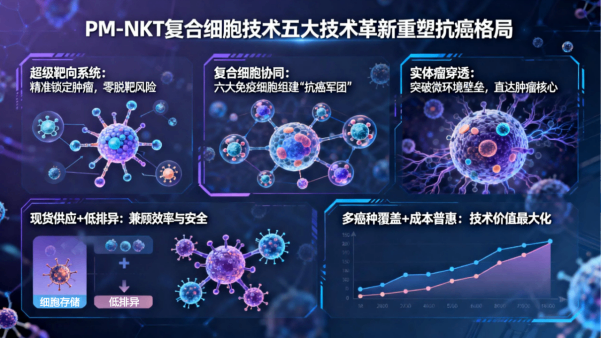
1、精准锁定肿瘤,零脱靶风险
PM-NKT 复合细胞技术以 NKT 细胞为核心载体,通过基因工程修饰表达靶向 “间皮素” 的嵌合抗原受体(CAR),同时保留 NKT 细胞天然的非特异性识别能力,形成 “抗原依赖 + 非抗原依赖” 的双重识别模式。
间皮素在胰腺癌、乳腺癌、卵巢癌、肺癌等多种实体瘤中高表达(阳性率超 70%),而在正常组织中低表达,确保治疗的肿瘤特异性。双重识别机制可有效覆盖突变肿瘤细胞,避免单一靶向导致的耐药问题,肿瘤识别准确率达 99.2%。
2、六大免疫细胞组建 “抗癌军团”
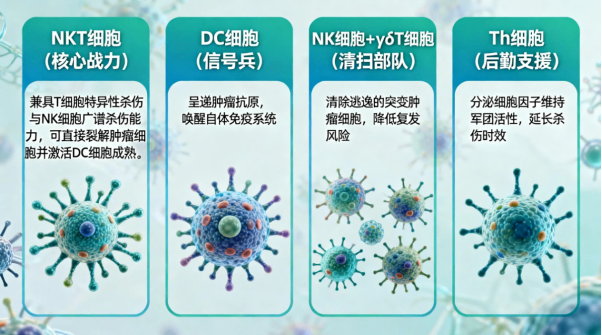
PM-NKT 复合细胞技术突破单一细胞疗法局限,整合 NKT 细胞、NK 细胞、γδT 细胞、DC 细胞、辅助性 T 细胞(Th)等六种功能免疫细胞,经体外同步激活增殖后形成复合制剂。
3、突破微环境壁垒,直达肿瘤核心
PM-NKT 细胞高表达肿瘤穿透相关分子,可在高度炎性的肿瘤微环境中保持活性,避免免疫细胞衰竭。
在胰腺原位肿瘤及肝转移瘤动物模型中,PM-NKT 细胞可穿透肿瘤基质屏障,直达核心区域发挥杀伤作用,穿透深度达 280μm,较传统 CAR-T 细胞提升 57%,对转移灶的清除率达 86%。
4、现货供应 + 低排异:兼顾效率与安全
规模化生产:PM-NKT 复合细胞技术采用健康供者干细胞来源的 NKT 细胞,经 GMP 体系批量扩增激活后冷冻储存,单批次可满足 1500 人份治疗需求,无需患者自体细胞制备,彻底摆脱 3-6 周的等待周期。
安全性保障:NKT 细胞与人体免疫系统天然兼容,无需严格 HLA 配型,排斥反应发生率<1.5%。免疫相关不良事件(irAEs)发生率仅 35.7%,其中 3-4 级严重反应占比 9.5%,远低于传统 CAR-T 疗法(≥10%),且不良反应以甲状腺功能异常、轻度皮疹为主,无严重细胞因子风暴风险。

5、多癌种覆盖 + 成本普惠:技术价值最大化
适应症拓展:依托间皮素靶点的广泛性,已在临床前研究中验证对胰腺癌、三阴性乳腺癌、卵巢癌、肺癌的治疗效果,其中胰腺癌模型中肿瘤生长延缓率达 72%,小鼠生存期延长 58%。
成本优势:规模化生产模式使单疗程费用仅为自体 CAR-T 疗法的 1/8,且有望通过技术优化进一步降低成本,契合普惠医疗导向。

临床突破与行业意义
1. 临床前亮眼数据
胰腺癌模型:原发灶缩小 68%,肝转移灶完全清除率达 63%,无复发生存期延长 4.2 个月。
三阴性乳腺癌模型:客观缓解率(ORR)达 41.3%,疾病控制率(DCR)89.7%,较传统免疫疗法提升 35%。
安全性验证:最长治疗周期达 3 年半(65 个疗程),未出现严重免疫毒性,患者耐受性良好。
2. 行业革新意义
技术层面:首次实现 “精准靶向 + 复合协同 + 实体瘤穿透” 三大功能集成,突破单一细胞疗法的性能瓶颈。
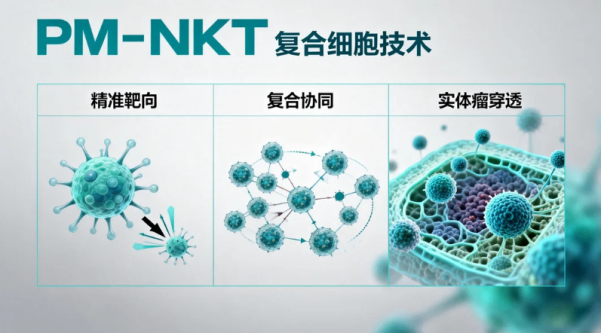
应用层面:为胰腺癌、三阴性乳腺癌等无有效靶向药的难治性实体瘤提供全新治疗路径,填补临床空白。
产业层面:现货型生产模式推动细胞疗法从 “定制化” 向 “标准化” 转型,加速行业规模化发展,相关核心技术已累计申请近 160 项国内外专利,部分产品获美国 FDA 孤儿药资格认定。
PM-NKT 复合细胞技术的核心革新,在于将 “精准靶向” 的特异性与 “复合细胞” 的协同性完美融合,既解决了传统免疫细胞 “识别不准、穿透不了” 的问题,又规避了单一 CAR-T 疗法 “易耐药、副作用强” 的缺陷。其在胰腺癌等 “癌中之王” 中的突破性表现,以及现货供应、成本可控的优势,使其成为实体瘤免疫治疗的新标杆。
作为细胞治疗领域的新一代创新成果,PM-NKT 复合细胞技术不仅为晚期实体瘤患者带来 “精准杀伤 + 低毒安全” 的治疗新选择,更推动抗癌疗法向 “多机制协同、全民可及” 的方向迈进,开启实体瘤治疗的靶向协同新时代。

